Кератоконъюнктивит – распространенное офтальмологическое заболевание, которое сопровождается воспалением роговицы и конъюнктивы органов зрения. Патология может иметь различную этиологию – инфекционную, аллергическую и др. Воспалительный процесс, как правило, развивается остро и сопровождается ярко выраженной симптоматикой. Рассмотрим, по каким причинам возникает кератоконъюнктивит, каковы его проявления, как его правильно диагностировать и лечить.

Кератоконъюнктивит простыми словами
Кератоконъюнктивит составляет около 5 % от всех офтальмологических патологий. Чаще всего с ним сталкиваются пациенты среднего и пожилого возраста, что в первую очередь связано с повышенными зрительными нагрузками, воздействием профессиональных факторов, ношением контактных линз и др.
Заболевание характеризуется воспалением роговицы и конъюнктивы. Поскольку возможные причины его развития многочисленны, при появлении характерных симптомов крайне важно пройти всестороннее обследование и качественное лечение.
Кератоконъюнктивит бывает инфекционным и неинфекционным. В зависимости от типа возбудителя первый вид подразделяется на вирусный, грибковый и бактериальный. Разновидности неинфекционного кератоконъюнктивита: аллергический (лекарственный, весенний и т. д.), посттравматический, сухой.
По течению заболевание делится на хронический и острый кератоконъюнктивит. Патология включена в МКБ-10 под кодом Н 16.2 в раздел «Болезни склеры, роговицы, радужной оболочки и цилиарного тела».
Если не лечить кератоконъюнктивит, может существенно снизиться острота зрения и образоваться бельмо. Самым тяжелым осложнением является язва роговицы. В этом случае инфекция проникает в глазное яблоко, затрагивает внутренние оболочки, возможно развитие эндофтальмита, требующего хирургического удаления глаза. Воспалительный процесс может распространяться на другие структуры органов зрения, сосуды, вызывая сепсис, тромбоэмболические осложнения и поражения головного мозга.
Причины кератоконъюнктивита
Провоцирующими факторами могут быть инфекции, аллергия, механическое повреждение роговицы. Развитию воспалительного процесса способствуют:
- патогенные микроорганизмы (бактериальной, вирусной, грибковой природы);
- аллергены (в большинстве случаев – растения);
- травмирование органов зрения, попадание инородного предмета, ожоги слизистых оболочек);
- интенсивное излучение ультрафиолета;
- недостаточная увлажненность слизистых оболочек под воздействием сильного ветра, жары и других факторов;
- аутоиммунные патологии в анамнезе;
- иммунодефицит;
- дефицит витаминов и минеральных веществ в организме;
- использование кортикостероидов;
- некачественная гигиена глаз и др.
К факторам риска относится трудовая деятельность, которая требует постоянного напряжения органов зрения (например, работа за компьютером). Также риск развития патологии возрастает у женщин, пользующихся косметикой низкого качества или с вышедшим сроком годности.
Симптомы
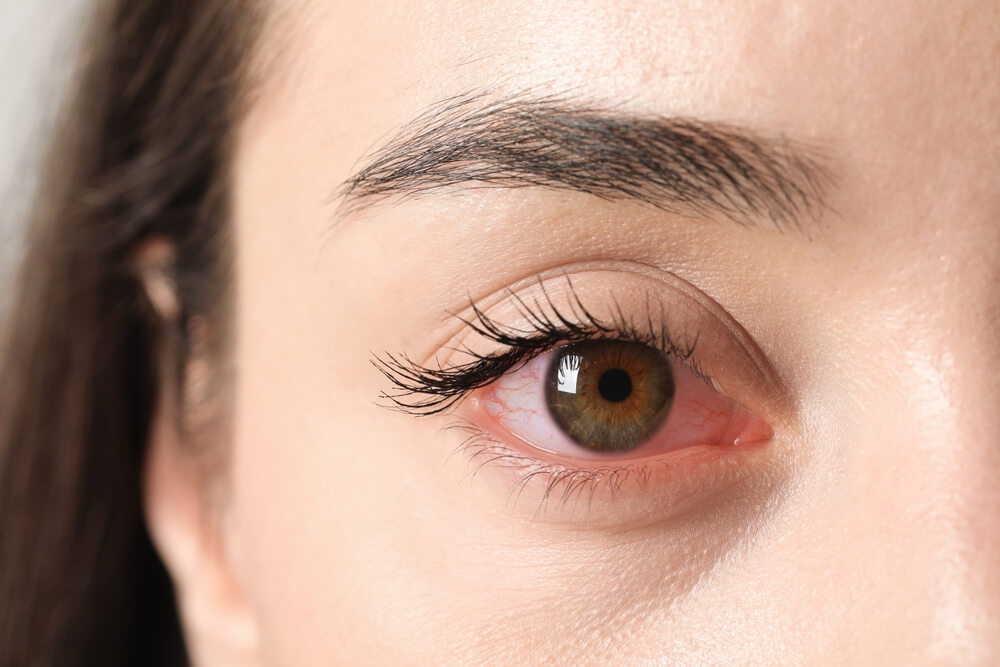
Заболевание начинается внезапно, затрагивает сразу оба органа зрения (особенно в случае с инфекционной этиологией) и сопровождается ярко выраженными признаками, к которым относятся резь в глазах, повышенное слезотечение, ощущение чужеродного предмета под веками, покраснение слизистых оболочек, ухудшение остроты зрения и светобоязнь. В отдельных случаях возможно повышение температуры тела, головная боль, увеличение лимфоузлов в области поражения.
Если патология имеет аллергическую природу, возможна отечность и сильный зуд век. При бактериальном кератоконъюнктивите может выходить желтоватый или зеленоватый гной из глаз. При вирусной инфекции вероятны мелкие кровоизлияния
Неинфекционный сухой тип наряду с перечисленными выше общими признаками характеризуется ощущением песка в глазах, сухости слизистых, присутствием нитчатого отделяемого.
Диагностика
При появлении первых симптомов необходимо обратиться к офтальмологу. На первичном приеме врач выслушивает жалобы пациента, изучает анамнез, оценивает остроту зрения и проводит визуальный осмотр.
Основным диагностическим исследованием в случае с кератоконъюнктивитом является биомикроскопия глаза. Специалист детально осматривает глаза под увеличением. С помощью этого способа обнаруживаются даже незначительные помутнения роговицы, врач может определить их разновидность и глубину поражения. Если необходимо, поверхность глаза прокрашивается флуоресцеином для более детального осмотра.
Когда требуется установить возбудителя патологии, показана микробиология мазка с роговицы и конъюнктивы. При вирусной инфекции обычно назначаются анализы крови на антитела.
При аллергическом типе в первую очередь следует исключить контакт пациента с потенциальным аллергеном. Для того чтобы точно определить, что вызвало патологическую реакцию, берутся аллергопробы. В некоторых случаях требуется проведение пахиметрии (измерения толщины роговицы с помощью УЗ-датчика).
Лечение кератоконъюнктивита
Терапевтическая тактика зависит и причины возникновения патологии и тяжести сопутствующей симптоматики. В большинстве случаев лечение проводится в амбулаторных условиях. Терапия преимущественно медикаментозная – нанесение средств для местного применения сочетается с пероральным приемом препаратов.
Для удаления гнойного и другого отделяемого из глаз требуются промывания антисептическими растворами. Пациенту необходимо много внимания уделять качественной гигиене органов зрения для предупреждения распространения инфекционного процесса: вытирая лицо, использовать только одноразовые бумажные салфетки, регулярно мыть руки, не трогать лицо руками и т. д.
Наряду с медикаментозной терапией применяются физиотерапевтические методы. Например, магнитотерапия, электрофорез, дарсонвализация, СВЧ-терапия.
Когда консервативное лечение не дает результата, а у человека устойчиво ухудшается зрение и появляются различные осложнения, может понадобиться хирургическое вмешательство. В современной офтальмологии широкое применение получили кератопластика и микрохирургия.
Детский кератоконъюнктивит часто требует помещения маленьких пациентов в стационар. У детей раннего возраста важно как можно быстрее вернуть прозрачность роговицы, поскольку длительное снижение остроты зрения может привести к косоглазию и другим серьезным офтальмологическим нарушениям.
Прогноз напрямую зависит от того, насколько своевременно пациент обратился в медицинское учреждение. При соблюдении врачебных рекомендаций по лечению воспалительный процесс обычно купируется в течение нескольких недель. Неблагоприятный прогноз наблюдается в случаях, когда воспаление распространяется на другие ткани органов зрения.
Рекомендованные лекарства
Основные группы препаратов, которые назначаются при терапии кератоконъюнктивита:
- Средства для стимуляции процесса заживления роговицы и конъюнктивы. Такие лекарства позволяют ускорить эпителизацию дефектов наружной глазной оболочки, в схеме лечения применяются мази и гели с декспантенолом (Корнерегель, Декспантель) капли с таурином и другими аминокислотами, витаминными добавками (Тауфон, Офтаринт). Капли эффективны в подостром периоде заболевания, а также во время реабилитации.
- Противомикробные наружные составы (Ацикловир, Актипол, теброфеновая мазь). Лечение бактериальных форм кератоконъюнктивита включает использование мазей или инстилляций с антибиотиками, прием системных антибактериальных препаратов (реализуются по рецепту врача). При вирусных инфекциях показано закладывание мазей с ацикловиром, теброфеном. Для лечения тяжелых форм заболевания подбираются иммуномодуляторы. Тип лекарства должен подбирать врач.
- Антигистаминные средства (Лоратадин, Спупрастин, Тавегил). Такие лекарства помогают быстро купировать симптомы аллергического кератоконъюнктивита и снять воспаление. Для усиления эффекта такие лекарства комбинируются с нестероидными противовоспалительными средствами, стабилизаторами мембран тучных клеток.
- Стимуляторы регенерации для ускорения восстановления дефектов наружной оболочки глазных яблок с витаминами, аминокислотами и другими полезными веществами (Баларпан, Таофталь).
Профилактика
Для предупреждения воспалительного процесса важно соблюдать качественную гигиену. Нельзя трогать глаза грязными руками, умываться загрязненной водой. При работе с агрессивными химикатами и выполнении строительных работ, ремонта нужно использовать для защиты специальные очки.
При наличии в анамнезе синдрома сухого глаза нужно постоянно использовать препараты искусственной слезы. Если развивается аллергия, важно ограничить любые контакты с аллергенами.
При ношении контактных линз необходимо строго соблюдать все правила их применения.
Источники
- Брежский В. С., Калинина И. В. Комплексное лечение заболеваний роговицы ксеротического генеза. Клиническая офтальмология;
- Майчук Д. Ю., Вахова Е. С., Майчук Ю. Ф. Применение ли-посомальных глазных капель циклоспорина-циклолипа в лечении воспалительных заболеваний глаз. Новые лекарственные препараты.















