Боли в области грудины (торакалгия) при дыхательных движениях могут локализовываться справа, слева или посредине, быть тупыми либо острыми и указывать на различные заболевания, поскольку не являются нормальным состоянием для человеческого организма. В основном каждый из нас в качестве средства избавления от нее применяет все, что имеется в домашней аптечке – анальгетики, нестероидные противовоспалительные и т. п. Если наступает ожидаемый эффект и таблетки подействовали, то мы просто забываем о проблеме. Однако зачастую подобные явления могут сигнализировать о нарушении работы какого-то жизненно важного органа и даже сбое целой системы. А потому не стоит недооценивать опасность болезненных ощущений и лучше обратиться в лечебную организацию, где специалисты определят их источник и поставят правильный диагноз.

Какие могут быть причины боли в груди при вдохе
Каждое заболевание из этой категории способно отличаться характерными симптомами, благодаря чему можно его дифференцировать, например:
- перикардит с воспалением серозной оболочки, защищающей сердечную мышцу от инфекций, трения, перерастяжения. Боль и тяжесть в грудной клетке во время его течения усиливается при глубоком вдохе. Ощущения обычно сопровождаются слабостью и лихорадкой;
- тромбоэмболия легочной артерии (ТЭЛА) с острым нарушением кровообращения в легких, вызванным ее закупоркой. При немассивной форме симптомы могут отсутствовать. Но если она осложняется инфарктом легкого, появляются боль в грудной клетке при вдохе из-за раздражения плевры, лихорадка, кашель, слабость, а в редких случаях – кровохарканье;
- бронхолегочные патологии, когда страдают дыхательные органы. Это туберкулез и рак легких, трахеит, бронхит, пневмония, плеврит, хроническая обструктивная болезнь (ХОБЛ). Если боль в грудине возникает на фоне кашля, следует обратить внимание на его вид (мокрый, сухой или легкое покашливание) и другие сопутствующие явления. В частности, при плеврите положение пациента на боку принесет ему некоторое облегчение;
- почечная колика с локализацией боли в подложечной зоне и правом подреберье, распространяемой потом по животу и иррадиирующей в плечо или под лопатку с той же стороны. При вдохе усиливается, как и при надавливании на область желчного пузыря;
- удары, ушибы, сдавление ребер – довольно частые причины сильной боли. Кроме этого визуально отмечаются припухлости и гематомы. При нарушении целостности костей вследствие травм боль становится настолько нестерпимой, что ограничивает вдохи;
- межреберная невралгия, при которой наблюдаются «прострелы» в результате сдавления нервных окончаний межпозвоночными дисками, ребрами или мышцами на фоне расстройств опорно-двигательного аппарата. Боль усиливается во время кашля, глубокого вдоха, после смены положения тела. Может быть постоянной и приступообразной, жгучей, колющей, давящей, распространяющейся на переднюю часть грудной клетки, шею, плечо, поясницу. По ходу нерва чувствуются жжение, онемение, покалывание, ощущение «мурашек» на поверхности кожи. Степень выраженности зависит от индивидуальной чувствительности человека. В отличие от вышеперечисленных патологий одышка при невралгии отсутствует, а болезненность в местах воспаления усиливается при пальпации (прощупывании тела). Другим ориентиром является эффективность действия препаратов: успокоительные средства способны облегчить неврологические боли, в то время как сердечные (корвалол, валидол, нитроглицерин) не помогают.
В любой ситуации, испытывая торакалгию при вдохе и затрудненное дыхание, нельзя откладывать вызов скорой помощи или посещение кабинета врача, который выявит причину недомогания и назначит курс необходимого лечения.
Диагностика и лечение
Чтобы правильно дифференцировать диагноз, доктор сначала должен опросить пациента и провести осмотр согласно клиническим рекомендациям. Дальше потребуется сдать лабораторные анализы и в отдельных ситуациях пройти аппаратное обследование: рентгенографию; КТ, МРТ или МСКТ органов грудной клетки; бронхоскопию; ЭКГ или УЗИ сердца и почек.
Терапия будет полностью зависеть от установленного диагноза. При обнаружении пневмонии выписывают антибиотики; при межреберной невралгии назначают медикаменты, купирующие болевой синдром, противовоспалительные мази или гели, массаж, иглоукалывание, физиотерапию и т.д. Некоторые патологии, такие как тромбоэмболия, нуждаются в неотложном хирургическом вмешательстве.
Когда следует вызывать бригаду скорой и что делать до ее приезда?

Вызов неотложки должен осуществляться по номеру телефона 103, если у вас или у находящегося рядом человека боли в груди при вдохе сопровождаются:
- сбоями в дыхании, спутанностью или потерей сознания;
- повышенным потоотделением, резким падением артериального давления, снижением частоты сердечных сокращений;
- сильным кашлем с последующим нарушением глотания и выделением слизи зеленого цвета;
- кровохарканьем;
- температурой свыше 38,5°C;
- бледностью или синюшностью кожных покровов;
- нарушением координации движений, шумом в ушах, диплопией (двоением в глазах);
- невыносимой головной болью.
Бывают такие моменты, когда близким людям необходима экстренная помощь, а промедление может стоить жизни. Чувствуя дискомфорт и нестерпимое сдавление в груди, особенно там, где расположено сердце, многие переживают паническую атаку. При этом повышается мышечный тонус, а это еще больше усиливает удушье, ускоряет сердцебиение, провоцирует головокружение. Задача присутствующих не бросать больного одного, постараться успокоить его, разговаривая уверенным голосом и не показывая собственного волнения. Необходимо обеспечить доступ воздуха, открыв окно и расстегнув сковывающую пациента одежду. При затруднении дыхания нельзя укладывать его на живот или спину, лучше придать полусидячее либо вертикальное положение.
Профилактика
Уменьшить риск сбоя со стороны отдельных органов и систем помогут стрессоустойчивость; здоровый образ жизни; отказ от вредных привычек (приема крепких напитков, табакокурения, переедания); соблюдение режима дня, труда и отдыха. Диета, ежедневные занятия спортом, сон не менее 7 часов в сутки, витамины и микроэлементы способны нормализовать и улучшить деятельность всего организма. Обязателен контроль за артериальным давлением, пульсом, уровнем сахара и холестерина в крови, а также собственным весом. Эффективные инструменты, позволяющие круглосуточно отслеживать состояние своего здоровья:
Тонометр автоматический AND UA-777 с адаптером. Страна-производитель – Япония. Аппарат предназначен для индивидуального домашнего мониторинга частоты пульса и АД, в том числе и для наблюдения за данными параметрами в лечебных учреждениях. В комплектацию входят: основной блок, манжета, трубка соединительная, адаптер сетевой, элементы питания. Высокоточное автоматическое устройство имеет систему интеллектуального управления, память на девяносто измерений, индикатор сердечных сокращений.
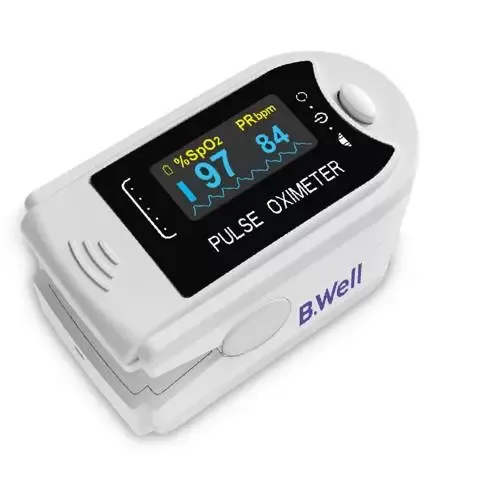
Пульсоксиметр напалечный B. Well MED-320. Страна-производитель – Швейцария. Информативный дисплей отображает уровень насыщения крови кислородом (SpO2), что дает возможность наблюдать за происходящими изменениями в организме и своевременно выявлять болезни. Также он демонстрирует показатели пульса в виде графиков и диаграмм. Корректные результаты можно увидеть в течение нескольких секунд. В набор входят сам прибор, 2 элемента питания 1,5В типа ААА, шнурок и чехол.
Глюкометр Diacont. Страна-производитель: Тайвань. Приспособление используется для самостоятельного отслеживания концентрации сахара в капиллярной крови. Поставляется вместе со стерильными ланцетами (10 шт.), тест-полосками (10 шт.), автоскарификатором, контрольным раствором и футляром для хранения. Удобен и прост в применении. Минимальная погрешность <3 %. Система AST позволяет брать пробы как из подушечек пальцев, так и из предплечья, голени, бедра. Объем памяти – 250 измерений. Время получения достоверного результата – 6 секунд.