Эписклерит — это воспаление наружного слоя оболочки глазного яблока, т. е. склеры. Для патологии типично рецидивирующее течение с чередующимися обострениями и ремиссиями. Эписклерит нередко сопровождает системные поражения соединительной ткани, например, такое ревматическое заболевание, как синдром Рейтера. После первичного эпизода эписклерита в некоторых случаях возможно полное клиническое выздоровление. Диагностика и лечение данной патологии находятся в компетенции врача-офтальмолога.

Что такое склера глаза
Склера — это фиброзная ткань, толщина которой составляет 0,8-1 мм, причем, с возрастом она становится несколько толще. Склеральная оболочка защищает ткани глаза от травм и служит им опорой. Она состоит из эписклеры, стромы и внутреннего слоя. В соединительнотканные структуры вплетены мышцы, отвечающие за движение глаз. Также в эписклере находится множество мелких сосудов, питающие передний отдел глаза.
Слои склеры в норме белые, но на фоне некоторых болезней могут приобретать голубоватый оттенок. В передней части глазного яблока склеральная оболочка плавно переходит в роговицу. По склере, просвечивающей сквозь абсолютно прозрачную роговую оболочку, можно определить некоторые заболевания. Если нет желтизны и прочих отклонений от нормы, то, скорее всего клинически значимых патологий нет.
В подавляющим большинстве случав эписклерит поражает молодых людей. Причиной возникновения эписклерита обычно становятся системные патологии соединительной ткани. Диагноз ставится на основании офтальмологического осмотра с микроскопом и пальпаторного исследования. Задние области склеры не визуализируются, и для полной диагностики может потребоваться УЗИ. Лечение эписклерита предполагает местную медикаментозную терапию. Гормональные и негормональные противовоспалительные лекарственные средства в форме растворов (капель) закапывают в конъюнктивальный мешок, а мази закладывают за нижнее веко.
Классификация
Для воспаления эписклеры типично хроническое «волнообразное» течение. Острая форма эписклерита — это довольно редкое явление.
В офтальмологической практике различают четыре типа болезни:
- простой (диагностируется у большинства пациентов);
- узелковый;
- мигрирующий;
- офтальморозацеа.
Диффузная (простая) форма — это воспаление отдельного сектора или всей склеры. Узелковый эписклерит сопровождается появлением на склере узелковых образований; после их исчезновения остаются едва заметные голубоватые пятна. При мигрирующей разновидности патологии маленькие воспалительные очаги неожиданно появляются, а потом пропадают.
Клинические проявления
Признаком воспаления эписклеры является гиперемия наружной оболочки. На ранних стадиях воспаления она имеет алую или бледно-розовую окраску, но затем приобретает цианотичный оттенок.
К симптомам эписклерита также относятся:
- умеренный дискомфорт в зоне воспаления — ощущение постороннего предмета (соринки);
- боли в глазном яблоке;
- увеличение секреции слезной жидкости.
- На ранних этапах воспаления острота зрения обычно не снижается.
Причины воспаления
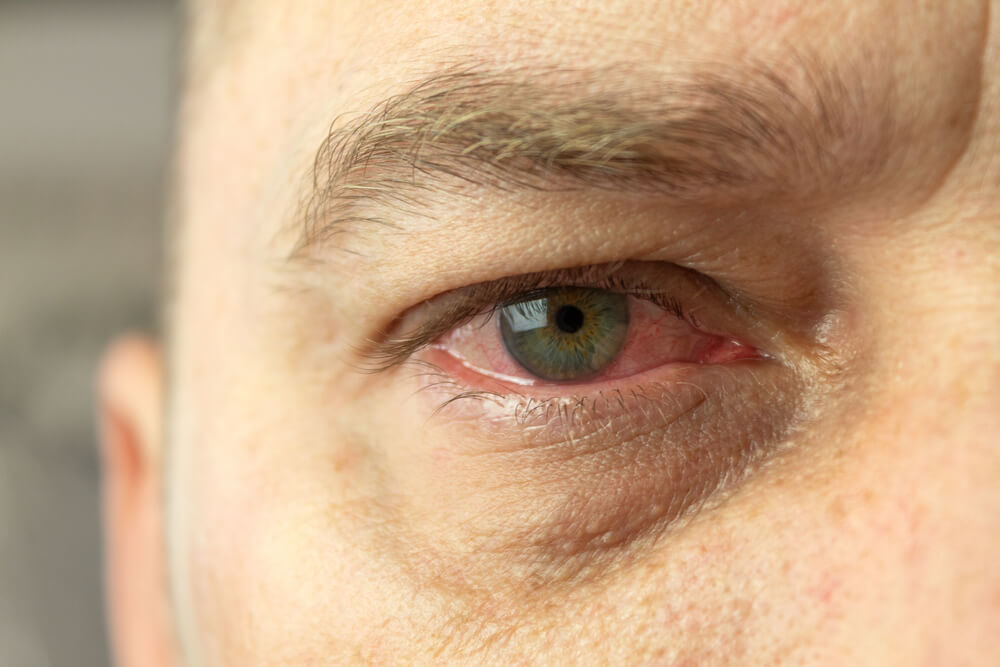
Развитие эписклерита, как правило, обусловлено системными патологиями соединительной ткани с иммунным дисбалансом. Иммунитет начинает распознавать ткани глаза как чужеродные, что и становится причиной их повреждения.
Воспаление эписклеры развивается на фоне подагрического артрита, саркоидоза, туберкулеза, системной красной волчанки, а также в результате гормональноого дисбаланса.
Причиной патологии иногда является реакция гиперчувствительности; аллергенами могут стать косметические средства, контактные линзы или фармакологические средства. Триггером иммунной реакции может стать вирус герпеса. Инфекция становится причиной эписклерита буквально в единичных случаях; ей предшествует механическое или химическое повреждения структур глаза.
Диагностика
Офтальмолог ставит диагноз на основе данных биомикроскопии глазных структур. При воспалении визуально определяется секторальная гиперемия эписклеры, причем покраснение самостоятельно исчезает примерно в течение полутора недель. При узелковой форме заболевания определяются четкие покрасневшие узелковые образования. Мигрирующая форма эписклерита проявляется плоскими покрасневшими зонами.
При узелковой разновидности заболевания в патологический процесс вовлекаются сразу оба глаза. У узелков нет соединения с конъюнктивой, и отечность склеры отсутствует. При легком надавливании на глаз болезненности не отмечается. Эта форма характеризуется длительным (примерно полтора месяца) течением с периодическими обострениями. При рецидиве узелки могут образоваться на другом участке эписклеры.
Кровеносные сосуды расширяются, а плазма выходит в межклеточное пространство. Как следствие образуется отечность, чуть выступающая над поверхностью склеры (при пальпаторном исследовании она дает ощущение инородного тела).
При мигрирующей форме обнаруживаются красноватые или фиолетовые участки, бесследно исчезающие спустя 3-4 дня. При пальпации они дают незначительную болезненность. При этой разновидности эписклерита возможна дополнительная симптоматика — отечность век и довольно интенсивные головные боли. Рецидивы для мигрирующего эписклерита нехарактерны.
Наиболее распространен простой эписклерит, симптомами которого являются фотофобия (непереносимость яркого света), легкая гиперемия, слезотечение и умеренная болезненность при надавливании.
Разница между эписклеритом и конъюнктивитом состоит в локализации (месте развития), менее выраженном слезотечением и гиперемией (покраснением) на ограниченной зоне глазного яблока. При конъюнктивите нет болевого синдрома при пальпации и непереносимости яркого света.
Офтальморозацеа (розацеа-эписклерит) развивается преимущественно у пациентов средней возрастной группы (от 40 до 60 лет). Воспалению роговицы сопутствует образование розовых угрей на коже лица. При данной форме патологии есть риск помутнения роговицы, что негативно отражается на качестве зрения. При тяжелом течении офтальморозацеи существует вероятность прободения роговицы с последующим инфицированием глаза.
Обратите внимание: При легком течении эписклерит может пройти самостоятельно. При медикаментозной терапии отклик обычно быстрый, поскольку эписклера буквально пронизана множеством кровеносных сосудов.
Лечение эписклерита
При воспалении эписклеры в оперативном вмешательстве нет никакой необходимости. Вполне достаточно консервативных мер.
Лечение эписклерита предполагает инстилляцию капель с нестероидными противовоспалительными компонентами в конъюнктивальный мешок. При тяжелом течении показаны кортикостероидные гормоны для блокады высвобождения медиаторов воспаления.
Препараты для лечения эписклерита закапывают от 4 до 6 раз в течение дня. Если врач считает, что существует риск занесения инфекции, возможно назначение комбинированных средств с антибактериальным и противовоспалительным компонентами.
По показаниям возможно также местное использование противоаллергических (антигистаминных) препаратов. После купирования воспаления для закрепления результатов терапии показана физиотерапия. ФТ-лечение (массаж, магнитотерапия) стимулирует микроциркуляцию, активируя защитные механизмы.
Рекомендованные препараты
- Бактавит — глазные капли на основе антисептика пиклоксидина. Препарат активен в отношении стафилококков, стрептококков, кишечной палочки, клебсиелл, хламидий, грибов и некоторых вирусов.
- Гидрокортизон 0,5 % — глазная мазь, активным компонентом которой является гормон-кортикостероид. Препарат закладывают за нижнее веко 2-3 раза в день.
- Л-Дексопт — комбинированный препарат, в состав которого входят гормон-глюкокортикоид (дексаметазон) и фторхинолоновый антибиотик (левофлоксацин). Отпускается по рецепту.
Профилактика и реабилитация
Профилактика эписклерита подразумевает своевременное лечение системных патологий соединительной ткани и выполнение всех рекомендаций ревматолога.
По окончании курса противовоспалительной и антибактериальной терапии рекомендовано физиотерапевтическое лечение. Не обнаруженный вовремя эписклерит приводит к распространению воспаления на радужную оболочку, что в перспективе может обернуться снижением остроты зрения.