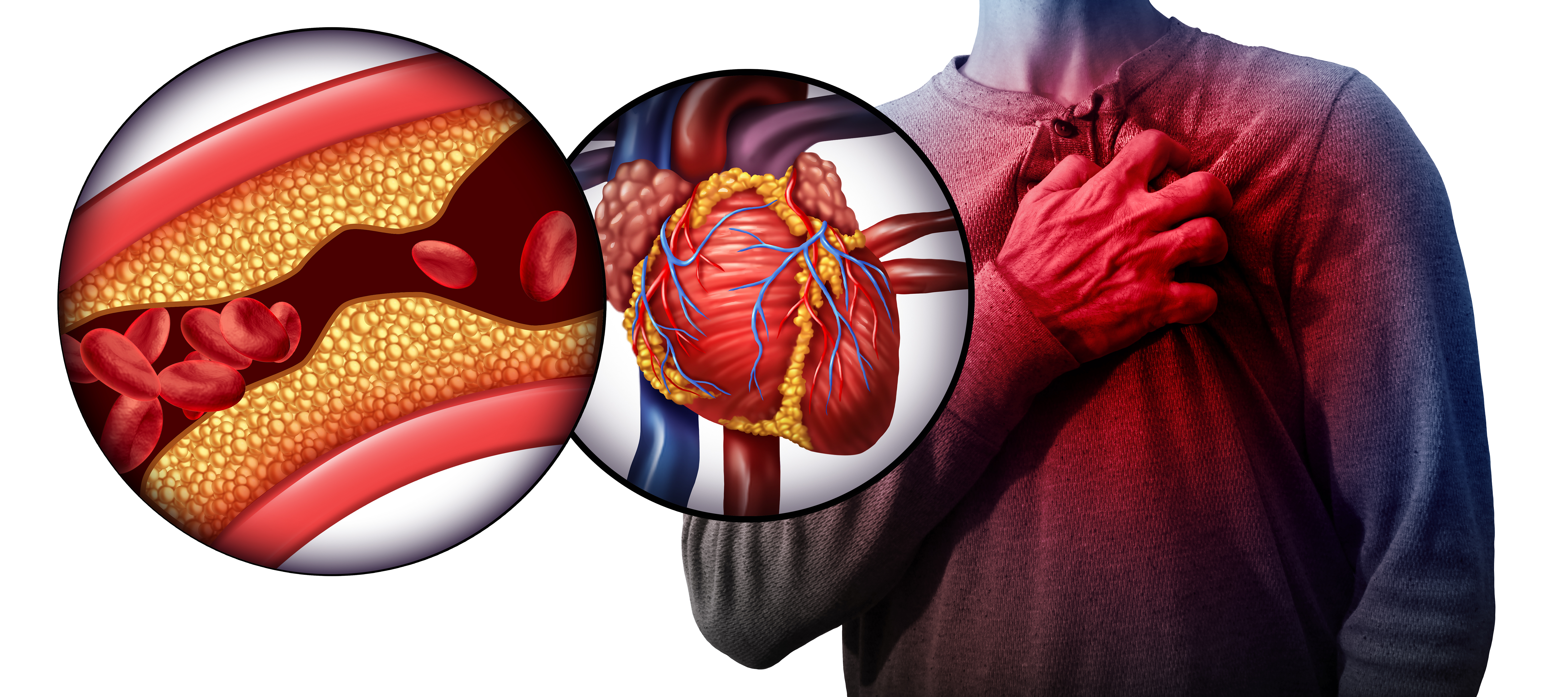
Сердце человека на протяжении всей жизни постоянно качает кровь, которая снабжает организм кислородом и питательными веществами. Весь этот процесс происходит благодаря коронарным артериям (это сосуды сердца, по которым циркулирует кровь).
Сердечный приступ
При блокировании кровотока одной из этих артерий возникает тяжелое состояние, которое называют инфарктом миокарда или сердечным приступом. В результате чего к участку сердца, где произошло блокирование кровотока, поступает мало крови, и сердечная мышца становится слабой. Человек при этом ощущает сильную боль в сердце.
Чаще всего инфаркту подвержены мужчины от 45 лет и женщины от 50 лет. Но среди пациентов, перенесших инфаркт, встречаются и люди более молодого возраста. Образ жизни и факторы риска способствуют появлению болезни.
Причины инфаркта миокарда
Основная причина инфаркта миокарда – ишемическая болезнь сердца, в результате которой возникает атеросклероз сосудов.
Атеросклероз - заболевание, при котором происходит накопление холестерина на стенках сосудов. Жировые отложения или холестерин поступают в организм с пищей, со временем откладываются в виде бляшек и препятствуют току крови.
Такое состояние связано с повышенным уровнем холестерина. Липопротеины низкой плотности - это «плохой» холестерин, который и является причиной атеросклероза. Кроме него есть и «хороший» холестерин - липопротеины высокой плотности, который защищает сердце от сердечно-сосудистых заболеваний. На стенках сосудов накапливается именно «плохой» холестерин.
Бляшки способны находиться на сосудах долгие годы, а могут перекрыть сосуд сердца, вызвав инфаркт миокарда.
Инфаркт миокарда имеет множество факторов риска
- Возраст. Считается, что с возрастом риск развития инфаркта возрастает. Чаще всего это состояние появляется после 65 лет.
- Пол. Инфаркт миокарда развивается чаще всего у мужчин.
- Гипертония, или повышенное артериальное давление.
- За норму считается показатель артериального давления не более 130/80 мм ртутного столба. Давление выше 140/90 мм рт. ст. является повышенным. Такой показатель увеличивает риск развития инфаркта.
- Сахарный диабет. Люди с данным заболеванием также имеют высокий риск развития артериальной гипертонии и высокого холестерина, что может привести к инфаркту.
- Наследственность. Инфаркт миокарда чаще возникает у людей, чьи родители страдали от гипертонической болезни, повышенного холестерина или перенесли инфаркт.
- Лишний вес, в особенности ожирение.
- Малоподвижный образ жизни. Спорт и любые упражнения тонизируют сосуды, укрепляют их. При недостатке физической активности происходит быстрое накопление холестерина на стенках сосудов. Доказано, что люди, ведущие малоподвижный образ жизни, в два раза чаще страдают сердечными приступами.
- Вредные привычки.
Частое употребление алкоголя повышает риск развития сердечных приступов. Курение также опасно для сердца. Пристрастие к табаку вызывает высокое давление, а также повышает риск тромбообразования.
Симптомы сердечного приступа
Признаки инфаркта миокарда бывают разные. Это может быть легкая боль, дискомфорт. Встречаются и выраженные боли. Но есть общие симптомы, которые указывают на инфаркт.
Основной симптом - боль в груди. Давящая, жгучая, сжимающая,- обычно так описывают пациенты боль при сердечном приступе.
Часто эта боль распространяется в левую руку, плечо, в челюсть, в шею или спину. При этом нередко отмечается головокружение и головная боль, тошнота и рвота, затруднение дыхания.
При сердечном приступе боль длится несколько минут, потом может исчезнуть. Затем через некоторое время снова возвращается с большей интенсивностью. Часто пациенты с инфарктом отмечают потливость, сильное сердцебиение, беспокойство.
Некоторые люди ощущают не столько боль, сколько чувство тяжести и несварения в желудке. Как правило, боли не удается прекратить обычными сосудорасширяющими (валидол, нитроглицерин), а иногда даже наркотическими средствами. В некоторых случаях могут быть обмороки, потеря сознания.
Формы инфаркта миокарда
Инфаркт миокарда имеет несколько форм: Трансмуральный инфаркт, Q-инфаркт, Правожелудочковый. Каждая из них отличается показателями на электрокардиограмме и нуждается в специальном лечении.

Сердечный приступ у пожилых
Периоды инфаркта
- Предынфарктный период. Длится от нескольких минут до месяцев. В течение этого периода приступы усиливаются по интенсивности боли.
- Острейший период. При нем происходит некроз сердечной мышцы. Длится этот период до нескольких часов. Острейший период, в котором происходит развитие ишемии и некроз сердечной мышцы, длится до нескольких часов. Может иметь типичный и атипичный вариант течения.
- Острый период. Длится до 10 дней. Боли в сердце уменьшаются, может значительно упасть артериальное давление и подняться температура.
- Подострый период. Длится около двух месяцев. В этом периоде происходит формирование рубца. Боль отсутствует.
- Постинфарктный период. Человек не ощущает болевого синдрома. На ЭКГ видны изменения, которые остаются на всю жизнь.
Атипичные формы инфаркта миокарда
Как было уже сказано выше, основной симптом инфаркта - боль за грудиной. Но бывают и другие формы сердечного приступа, которые маскируются под другие болезни.
- Периферическая. Для такой формы характерна боль в левой руке, в горле. При этом пациенты также отмечают потливость и слабость.
- Астматическая форма. По симптомам очень схожа с бронхиальной астмой- появляется одышка, кашель и мокрота.
- Абдоминальная. При такой форме инфаркта у человека наблюдаются боли в правом подреберье, тошнота и рвота.
- Коллаптоидная. Эта форма инфаркта проявляется снижением артериального давления, головокружением, потемнением в глазах. Боли в сердце отсутствуют.
Осложнения после инфаркта миокарда
Чаще всего сердечная мышца начинает восстанавливаться сразу после сердечного приступа. На это у мышцы уходит приблизительно 2-3 месяца.
В том месте, где был некроз сердечной мышцы, остается рубец. В результате сердце не может качать столько же крови, как до сердечного приступа, и у человека может быть осложнение в виде сердечной недостаточности. Появляется слабость, кашель, отек ног и одышка.
Кроме того, довольно часто у лиц, перенесших инфаркт, могут наблюдаться нарушения ритма сердца. Это состояния, при которых сердечный ритм становится меньше или больше нормы. Чаще всего после перенесенного инфаркта встречаются такие нарушения ритма, как желудочковая экстрасистолия (нарушение, при котором происходит преждевременное сокращение желудочков сердца). Наличие повышенного давления, сахарного диабета и вредных привычек увеличивает риск развития нарушений ритма.
Кардиогенный шок - еще одно грозное осложнение инфаркта миокарда. При этом резко снижается артериальное давление- ниже 80 мм ртутного столба, происходит нарушение сознания, появляется синюшность кожи (цианоз), увеличивается частота сердечных сокращений (тахикардия).

Инфаркт миокарда
Диагностика
Как и любое другое заболевание, инфаркт можно выявить и диагностировать.
- Основной метод диагностики - ЭКГ ( электрокардиограмма). Процедура позволяет определить участок сердца, в котором произошло нарушение, а также своевременно выявить осложнения.
- Анализы крови. Еще один важный метод выявления инфаркта миокарда - сдача крови (общий анализ крови, биохимический анализ). В данных анализах обращают внимание на некоторые показатели, которые имеют значение при сердечном приступе.
- Эхокардиография. Это метод диагностики сердца, который позволяет выявить повреждения в структурах сердца (клапаны, перегородки).
- Коронарография - обследование, основанное на принципе рентгена. Этот вид диагностики способно определить, в какой именно коронарной артерии произошло нарушение и участок сердца, в котором предположительно оно может случиться.
Как лечить инфаркта миокарда?
При появлении болей в груди можно помочь себе до приезда «скорой».
Что делать при сердечном приступе?
- Принять таблетку нитроглицерина под язык или одну дозу в виде аэрозоля.
- Позвонить «103».
- Дать больному разжевать таблетку аспирина.
- Срочно доставить больного в ближайшее отделение больницы для оказания врачебной помощи.
Лечение инфаркта миокарда включает в себя: остановку боли, которая возникает при инфаркте. Затем больному назначают антикоагулянты и тромболитики, которые не дают некрозу сердечной мышцы разрастаться.
Важно предупреждать осложнения. Как было уже сказано, инфаркт может иметь последствия, угрожающие жизни. С этой целью пациенту назначают препараты от аритмии, нарушений ритма.
Кроме лечения препаратами, существуют инструментальные методы, например, ангиопластика. Через специальный катетер вводят стент, который раздувается в поврежденном сосуде, отталкивая бляшки к стенкам сосуда. При этом кровоток восстанавливается.
Прогноз
Прогноз после перенесенного инфаркта может быть разным, в зависимости от тяжести состояния и образа жизни.
Если сердечная мышца повредилась довольно сильно, то это может привести к летальному исходу. У пациентов, которых был сердечный приступ, высок риск повторного приступа.
Избежать повторного инфаркта можно только улучшив свой образ жизни, а также при соблюдении лечения. Сердечный приступ увеличивает риск развития других заболеваний сердца, особенно у пожилых людей, лиц страдающих сахарным диабетом или заболеваниями сосудов.
Как предупредить инфаркт миокарда?
Для того, чтобы предупредить инфаркт миокарда, стоит соблюдать методы профилактики.
- Вести здоровый образ жизни, обеспечить себе разнообразное питание с низким содержанием «плохого» холестерина, с высоким содержанием клетчатки. Стоит уменьшить потребление насыщенных жиров, их должно быть менее 7% от общего числа калорий. А вот источник полезных жиров - увеличить. Для этого нужно употреблять в пищу больше омега-3-жирных кислот.
- Отказаться от курения, ограничить потребление алкогольных напитков.
- Контролировать артериальное давление - не более 130/80 мм ртутного столба.
- Контролировать вес тела. Лишний вес - большой враг здоровья. Ваш индекс массы тела (ИМТ) должно быть 18,5-24,8.
- Кроме общих рекомендаций по уменьшению риска развития инфаркта миокарда, есть и советы для тех, кто уже перенес сердечный приступ.
Врач может порекомендовать своему пациенту принимать на постоянной основе некоторые препараты, которые будут контролировать сердечный ритм и предупреждать повторные приступы (аспирин, ингибиторы АПФ, бета-блокаторы).
Немного о реабилитации после перенесенного инфаркта миокарда
Реабилитация обычно включает в себя ходьбу. Пациенту обычно разрешают ходить на второй - третий день. Через 2-3 месяца разрешено заниматься физической нагрузкой. К трудовой деятельности пациенты могут вернуться примерно через 1-2 месяца после болезни.
Берегите свое сердце!
Инфаркт миокарда