В последние годы в здравоохранении к холестерину приковано пристальное внимание. Сегодня даже анализы на уровень холестерола в крови входят в программу диспансеризации. Высокая концентрация липидов в организме провоцирует развитие патологий сердечно-сосудистой систему и повышает риск инфаркта миокарда. Поэтому так важно отслеживать уровень холестерина, чтобы его показатель не превышал норму.
Что такое холестерин?
Холестерин представляет собой жироподобное вещество. Большая его часть – около 80%, синтезируется в печени и кишечнике, а остальные 20% поступают в организме вместе с пищей. Нормальный уровень холестерола поддерживает работу жизненно важных систем, а именно:
- улучшает работу органов пищеварительной системы;
- повышает устойчивость мембран клетки;
- играет важную роль в нервных и мышечных процессах;
- участвует в формировании структуры практически каждой клетки организма;
- повышает синтез холекальциферола, стероидных гормонов.
Однако высокий показатель холестерина в организме приводит к серьезным негативным последствиям: отложению холестериновых бляшек, которые провоцируют развитие атеросклероза сосудов. Поэтому важно не допускать высокого содержания ЛПНП.
Существует заблуждение, что низкий уровень ХС – это польза для организма. Однако, это далеко не так. Низкие показатели не только не улучшают здоровье, но и могут привести к развитию патологий со стороны сердечно-сосудистой системы заболеванию сосудов, что чревато негативными последствиями. Нормальный показатель ХС улучшает работу внутренних органов и систем. Крайние значения как низкие, так и высокие, ведут только к развитию патологических состояний.
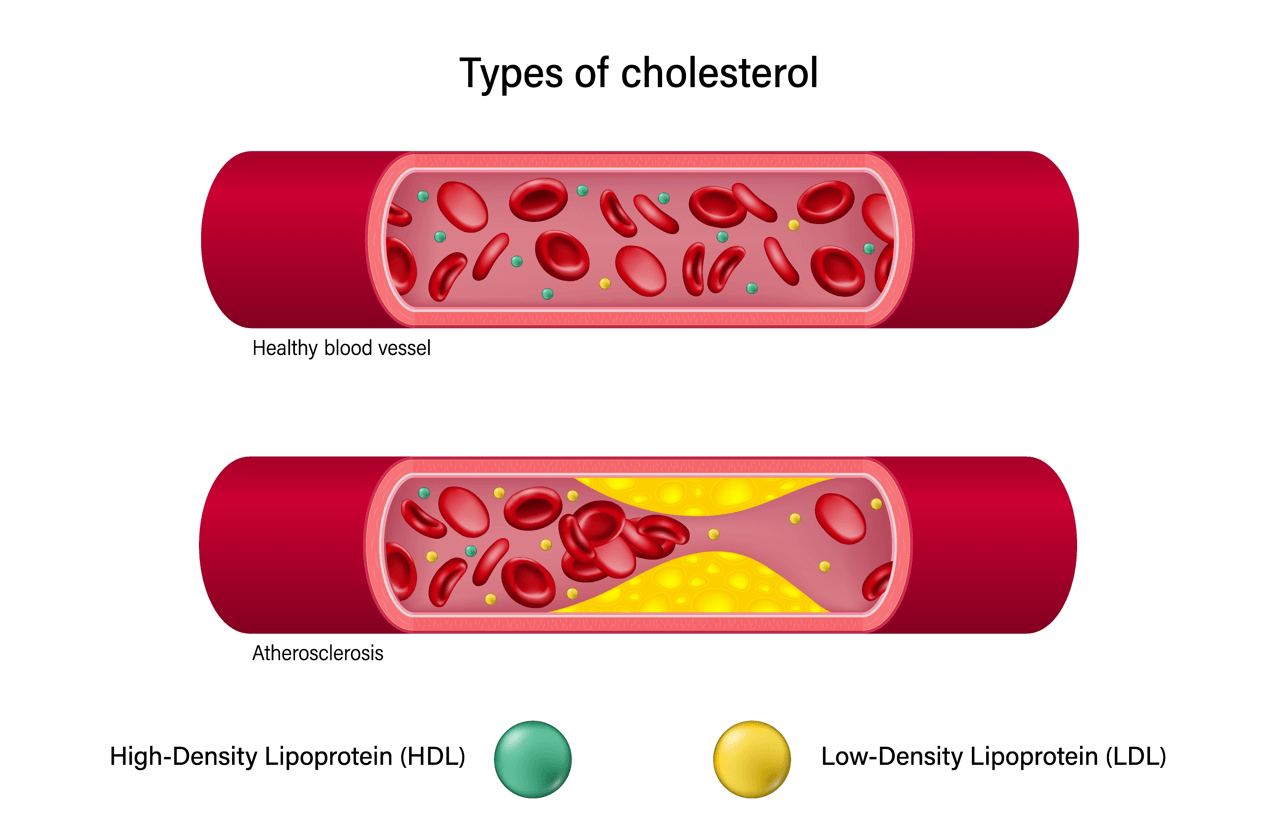
Хороший и плохой холестерин
Несмотря на всю пользу холестерина, он подразделяется на «хороший» и «плохой», в зависимости от его свойств и плотности. Липопротеин высокой плотности способствует нормальной работе организма в целом, поэтому он считается «хорошим» (называется ЛПВП). Кроме того, он способствует утилизации «плохого» холестерина с сосудистых стенок и доставляет его в печень для дальнейшей переработки.
«Плохой» холестерол имеет низкий показатель плотности (называется ЛПНП). Попадая в организм, он соединяется с одним из видов белков – апопротеинами, что чревато атеросклерозом. Повысить «хороший» холестерин можно с помощью умеренной физической активности, включив в рацион ненасыщенные жирные кислоты (орехи, оливковое масло, рыбий жир), клетчатку (фрукты, овощи, продукты из цельнозлаковой пшеницы). За повышение липопротеина низкой плотности отвечает сидячий образ жизни, лишний вес, жирная пища.
Норма холестерина
Чтобы узнать нормальный ли у вас уровень холестерина в крови, необходимо учитывать 3 показателя: общий ХС, липопротеин высокой плотности и низкой плотности. Кроме того, важно понимать то, что допустимые показатели холестерола отличаются у мужчин и женщин.
Уровень холестерина в крови у женщин до 50 лет должен быть в следующих пределах:
- Общий ХС – 2,9-6 ммоль;
- ЛПВП – 0,86-2,28 ммоль;
- ЛПНП – 1,92-4,51 ммоль.
Допустимый уровень холестерина в крови у мужчин до 50 лет составляет:
- Общий ХС – 3,6-7,8 ммоль;
- ЛПВП – 0,72-1,63 ммоль;
- ЛПНП – 2,02-4,79 ммоль.
Это универсальные и общепринятые нормы, но лучше не применять их для самодиагностики, а обратиться ко врачу, который верно интерпретирует результаты анализа. Дело в том, что при различных заболеваниях и гормональных изменениях уровень холестерола меняется.
Симптомы высокого холестерина
К сожалению, далеко не все регулярно проверяют уровень ХС холестерина в крови. Заподозрить у себя высокие значения можно по следующим симптомам:
- Белые круги вокруг оболочки глаза.
- Боль в ногах при ходьбе.
- Нарушение пищеварения.
- Чувство сдавления в грудине.
- Боль в области сердца.
Данная симптоматика не свидетельствует со 100% вероятностью о том, что у вас повышен холестерин, однако при выявлении таких симптомов не стоит откладывать визит к врачу.
Кому нужно следить за холестерином?
В большинстве случаев, люди не замечают повышение липопротеина низкой плотности в крови, так как этот процесс может протекать бессимптомно или с незначительными нарушениями в организме, на которые не обращают должного внимания. Чтобы эта проблема не стала неожиданностью, стоит регулярно, хотя бы раз в год, проверять какой уровень холестерина в крови. Как правило, повышенные показатели наблюдаются при:
- Курении.
- Патологиях со стороны ССС.
- Гипертонии.
- Избыточной массе тела.
- Малоподвижном образе жизни.
- Менопаузе у женщин.
Также следить за своим здоровьем необходимо и мужчинам в возрасте старше 40 лет. При наличии одного или нескольких факторов, способствующих повышению холестерола, необходимо сдавать анализы хотя бы раз в год. В противном случае высокое содержание ЛПНП может негативно отразиться на работе организма в целом. После сдачи анализов терапевт проверит уровень холестерина в крови на норму по таблице для разных полов и возрастов для постановки точного диагноза и назначения эффективного лечения.
Более того, сегодня врачи рекомендуют следить за показателями холестерина в крови уже при достижении 25 лет, так как образ жизни в современном мегаполисе способствует его повышению.
Причины повышения холестерина
Холестерин может повышаться в организме и преодолевать пороговые показатели по нескольким причинам: наличие других заболеваний в анамнезе или неправильный образ жизни.
Основные причины повышения содержания холестерина:
- Наследственность;
- Болезни пищеварения;
- Патологии со стороны эндокринной системы;
- Изменение гормонального фона;
- Нарушение работы почек;
- Заболевания ССС;
- Чрезмерное употребление спиртного, жирной пищи;
- Избыточный вес;
- Сидячий образ жизни.
При повышенном холестерине из-за неправильного образа жизни или питания, стоит, в первую очередь, начать соблюдать диету и регулярно заниматься спортом. Кроме того, такие меры являются хорошей профилактикой.
Что делать, если холестерин повышен?
Если вы заподозрили у себя симптомы или получили на руки плохие результаты анализов, то первую очередь, нужно обратиться ко врачу. Специалист подберет вам лечение с учетом индивидуальных особенностей и общего состояния организма, чтобы точно не причинить лишнего вреда, который может быть при самолечении. Кроме того, поможет для снижения уровня холестерина в крови таблица разрешенных продуктов, которые необходимо включить в рацион по рекомендации врача.
Однако, есть универсальный подход, как избавиться от проблемы:
- Соблюдение диеты, исключение из рациона алкоголя и жирной пищи.
- При лишнем весе – похудение.
- Умеренные физические нагрузки, например, прогулки
- Прием лекарственных средств.
Такие рекомендации показаны при высоком холестерине и направлены на устранение причины. Однако, если проблема появилась вследствие какого-либо заболевания, то только вышеперечисленными мерами не обойтись.
Рекомендованные лекарства
Категория препаратов, которая направлена на снижение холестерина в крови, называется станины. Они используются в тех случаях, когда корректировки питания и изменения образа жизни недостаточно, чтобы снизить высокий показатель ЛПНП. Не стоит заниматься самолечением при высоких показателях холестерола в крови. Прием самостоятельно подобранных препаратов может быть неэффективен конкретно в вашем случае, а неправильно рассчитанная дозировка негативно отразится на печени.
Кроме лекарственных средств, можно дополнительно принимать витамины группы B, а именно: B3, B6, B8. Они улучшают метаболизм жиров и их усвояемость, ускоряют обмен липидов. Для профилактики появления холестериновых бляшек можно дополнительно назначают витамины А и Е.
К кому обращаться при повышенном холестерине?
Если вы заметили у себя симптомы высокого ХС или он выявился при анализе крови, важно сразу обратиться к специалисту. По необходимости терапевт назначит дополнительные обследования, чтобы дифференцировать причину проблемы: неправильный образ жизни или наличие патологических состояний, способствующих повышению ЛПНП. На основе полученных результатов назначит подходящий вам план лечения.
Высокий холестерин может стать причиной тяжелых болезней, которые ухудшают качество жизни. Однако, при ответственном отношении к своему здоровью, этой проблемы в большинстве случаев можно избежать. Достаточно своевременно сдавать анализ крови, больше двигаться и следить за своим питанием.
Источники
- Климов А.Н., Никульчева Н.Г. // Липиды, липопротеиды и атеросклероз // СПб. Изд. Питер — 1995;
- Колчанов Н.А., Воевода М.И., Кузнецова Т.Н., Мордвинов В.А., Игнатьева Е.В. // Генные сети липидного метаболизма // Бюллетень СО РАМН — 2006.
















