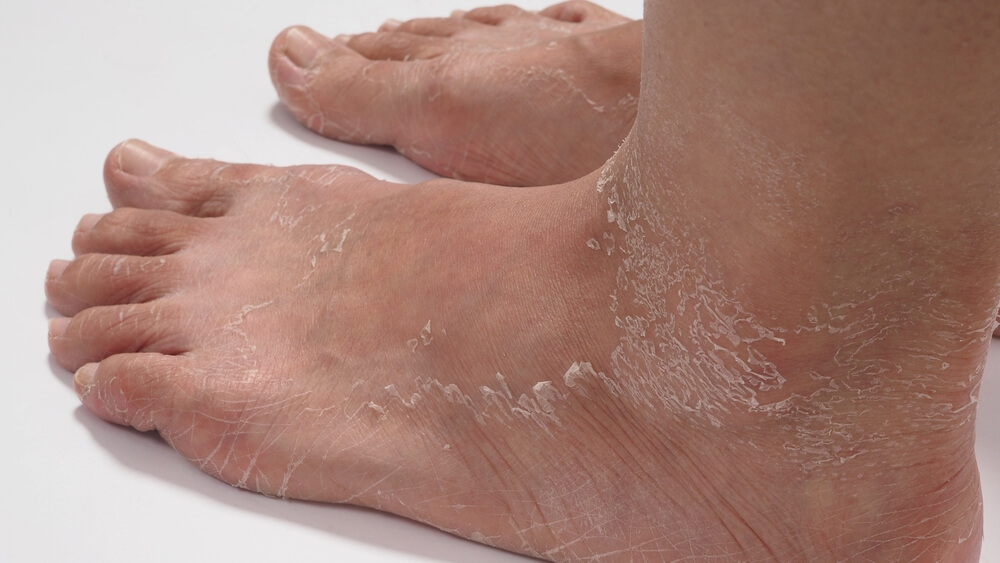
Гиперкератоз – это уплотнение и избыточное утолщение верхнего покрытия эпидермиса – рогового слоя. Если у здорового человека максимальная толщина всего эпидермиса составляет не более 1,5 мм, то при кератозе её размер может увеличиваться до нескольких сантиметров за счёт рогового слоя. Участки ороговения отличаются от здоровой кожи цветом, шелушатся, нередко зудят. Сам по себе кератоз обычно не наносит серьёзного вреда физическому здоровью, но причиняет моральные страдания из-за ухудшения внешнего вида. Разберёмся, почему возникает гиперкератоз, какой бывает, как его диагностируют и лечат. Расскажем, какие препараты используют в терапии этого состояния.
Почему возникает кератоз?
Чтобы понять, почему развивается гиперкератоз, нужно представлять, как устроен кожный покров. Если вообразить, что человеческая кожа – здание, то эпидермис – это её верхний этаж, а роговой слой – крыша, надёжно защищающая от внешних воздействий. Наша кожа постоянно обновляется. В нижнем (базальном) слое эпидермиса зарождаются новые клетки. Созревая, они поднимаются наверх, и через месяц их жизненный цикл заканчивается. Состарившиеся клетки погибают (утрачивают ядро), выделяя при этом наружу вязкую смесь из белков и жиров. Мёртвые клетки формируют роговой слой, становясь его кирпичиками. А белково-жировая смесь – своеобразный «цемент», который их скрепляет.
Роговой слой эластичный и очень прочный, плохо проводит тепло. Он защищает нежные молодые клетки от механических повреждений, микробов, агрессивных химических соединений, перепадов окружающей температуры. Старые роговые клетки со временем отшелушиваются, освобождая место новым.
Если процесс созревания и отшелушивания по каким-то причинам нарушается, избыток мёртвых клеток остаётся на поверхности кожи – роговой слой утолщается. Так возникает гиперкератоз. Это не самостоятельное заболевание, а реакция кожи на внешние воздействия или внутренние патологии.
Причиной гиперкератоза могут быть следующие болезни или патологические состояния:
- Дерматологические – псориаз, атопический, себорейный дерматиты, ихтиоз.
- Эндокринные – сахарный диабет, гипотиреоз.
- Обменные – недостаток витамина A или C.
- Аутоиммунные – системная красная волчанка, дерматомиозит, саркоидоз.
- Сосудистые – варикозное расширение вен, облитерирующий эндартериит
- Ортопедические – деформации стопы, хромота.
- Онкологические – рак поджелудочной железы, кишечника, лёгкого. Иногда кератоз становится первым, но очень неблагоприятным признаком опухоли, свидетельствующим о её высокой агрессивности.
Гиперкератоз встречается и у здоровых людей. Причины:
• Чрезмерный загар – как на солнце, так и в солярии.
• Ношение тесной одежды и обуви.
• Избыточная масса тела (особенно в сочетании с высоким ростом).
• Погрешности гигиены – нерегулярное умывание и принятие душа, недостаточное очищение кожи, пренебрежение гигиеническим педикюром.
• Ионизирующее излучение.
• Постоянный контакт с химикатами – бытовой и автохимией, удобрениями, пестицидами.
К чрезмерному ороговению кожи может привести длительный приём лекарственных препаратов, среди которых:
• никотиновая кислота;
• глюкокортикоиды;
• оральные контрацептивы и иные половые гормоны.
К кератозу существует наследственная предрасположенность. Если у родителей есть склонность к избыточному ороговению, она чаще всего прослеживается у их детей.
Виды и симптомы
Осложнения
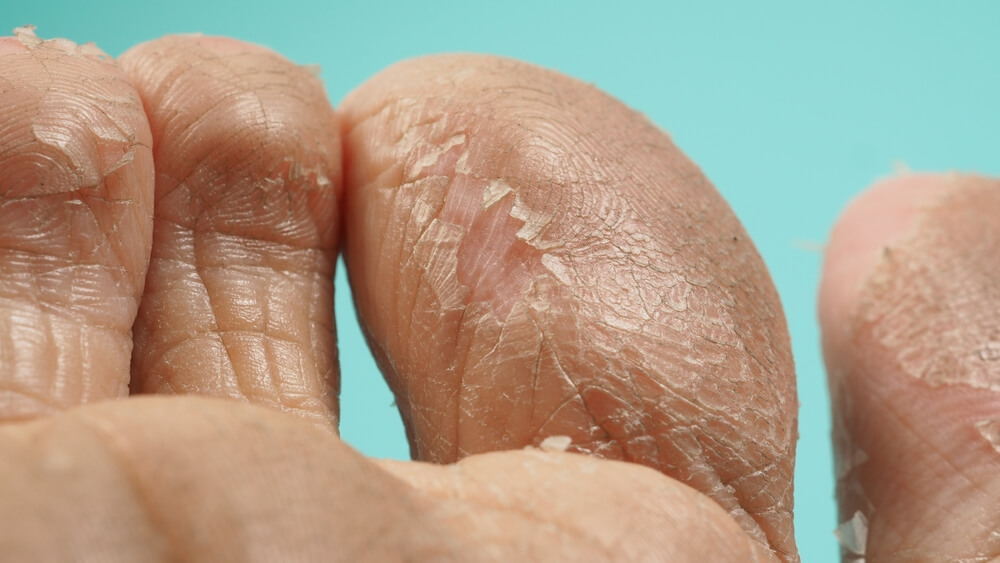
У многих людей гиперкератоз остаётся лишь косметологической проблемой. Однако в некоторых случаях через трещины вглубь кожи попадают микроорганизмы, вызывающие инфекцию, чаще всего грибковую (микоз стопы). В такой ситуации возникает порочный круг: грибки охотно питаются смазкой рогового слоя, быстро размножаются, усиливают воспалительный процесс, провоцирующий ороговение. А гиперкератоз, в свою очередь, стимулирует дальнейший рост грибковой колонии.
Кроме грибковой инфекции, на фоне гиперкератоза может развиться и бактериальная. Такое осложнение характерно для диабетиков. У больных сахарным диабетом заражение часто приводит к тяжёлым последствиям – гангрене с последующей ампутацией стопы.
В редких случаях кератоз перерождается в злокачественную опухоль – плоскоклеточный рак кожи. Чтобы избежать опасных последствий, гиперкератоз необходимо своевременно выявлять и лечить.
Диагностика
Диагностикой и лечением гиперкератоза занимаются дерматологи, косметологи, подологи (специалисты по заболеваниям стопы). Цель диагностического поиска – выявить причины избыточного ороговения и дифференцировать его с кожными образованиями иной природы (опухолями, инфекционными высыпаниями, иммунными воспалениями).
Чаще всего диагноз устанавливается по результатам тщательного осмотра кожи. Но иногда приходится прибегать к инструментальным и лабораторным методам диагностики, среди которых:
- Дерматоскопия – исследование кожных покровов с помощью мощной оптики, обеспечивающей многократное увеличение.
- Цитологическое исследование мазков-отпечатков.
- Биопсия – взятие образца кожи с последующим гистологическим исследованием
- Анализ соскоба на инфекции – микроскопический (для выявления паразитов), бактериологический (для определения патогенных бактерий и грибов).
При необходимости дерматолог направляет пациента к другим узким специалистам – гастроэнтерологу, эндокринологу, онкологу.
Лечение
При гиперкератозах важно лечить основное заболевание, которое привело к усиленному ороговению кожи. Так, в случае дефицита витаминов их назначают внутрь, а при сахарном диабете поддерживают нормальный уровень глюкозы в крови. Если оставить без внимания причину гиперкератоза, лечение симптомов принесёт облегчение ненадолго.
Симптоматическое лечение направлено на устранение ороговевшего эпидермиса. Для этого применяют преимущественно консервативные методы. Но в некоторых случаях может потребоваться хирургическое лечение.
Медикаментозная терапия
В дерматологии используются мази и кремы, в состав которых входят вещества, препятствующие развитию гиперкератоза:
- Ретинол (витамин A) – замедляет процесс ороговения, стимулирует размножение клеток эпителия, способствуя обновлению кожи.
- Салициловая кислота – разрушает и отслаивает ороговевшие участки кожи, тормозит рост болезнетворных бактерий. Для снятия покраснения и воспаления этот препарат часто выпускают в комбинации со стероидными гормонами.
- Мочевина – разрушает ороговевший слой, смягчает кожу, делает её эластичнее.
При дефиците витаминов внутрь (в виде таблеток, капсул) назначаются БАД с ретинолом и аскорбиновой кислотой. Дозировку подбирает врач.
Немедикаментозное лечение
Начинать лечение кератоза стоп лучше в кабинете подолога. Особенно это касается больных сахарным диабетом. Врач быстро и безопасно удалит жёсткие мозоли с помощью химических растворителей, специальных лезвий. Самостоятельно применять такие методы не рекомендуется – в неопытных руках они крайне травмоопасны.
Кроме терапии лекарственными препаратами и кабинетных процедур при кератозе рекомендуется регулярный самостоятельный уход.
При ороговении подошв:
- Ножные ванночки 2 раза в неделю.
- Ежедневное удаление ороговевшей кожи пемзой.
- Смазывание смягчающими маслами – лавандовым, розмариновым.
- Использование специальных тоников для ног.
При фолликулярном кератозе улучшают состояние кожи мягкие пилинги и кремы с альфа- и бета-гидрокислотами, кремы с маслом ши, пантенолом, гиалуроновой кислотой. Особенно важно использовать такую косметику зимой.
Хирургическое лечение
Очаги гиперкератоза нуждаются в хирургическом удалении, если они портят облик, зудят, постоянно травмируются (одеждой, обувью). Чаще всего удаляют себорейные кератомы, кожный рог. Существуют щадящие безоперационные методы лечения кератом – лазерная деструкция, радиоволновая аблация.
Рекомендуемые препараты
На основе ретинола:
- «Видестим» – в состав входит только витамин A.
- «Редецил» – комбинированный препарат с иммуномодулятором диоксометилтетрагидропиримидином.
- «Радевит» – ретинол в комбинации с витаминами D и E.
На основе салициловой кислоты и гормона:
- «Белосалик»
- «Дипросалик»
- «Редерм»
- «Акридерм»
На основе мочевины:
- «Уродерм»
Эти средства можно приобрести в аптеке без рецепта, но перед применением внимательно изучите инструкцию, учтите противопоказания. Так большинство мазей и кремов с перечисленными активными веществами не рекомендуется наносить на обширные поверхности тела, особенно в период беременности и грудного вскармливания, в случае почечной или печёночной недостаточности. Средства на основе ретинола нельзя применять наружно, если вы пьёте витамин A.
Источники
- Пальцев М. А., Потекаев Н. Н., Казанцева И .А. и др. Клинико-морфологическая диагностика заболеваний кожи (атлас). Москва: Медицина;
- Родионов А. Н. Справочник по кожным и венерическим заболеваниям. 2-е изд., перераб. и доп. - СПб., Москва, Харьков, Минск: Питер.


















